20岁的小苏怀孕36周+6天,当她被轮椅推进苏大附一院的产科病房之时,开口第一句话竟是:“你们不会也要让我去别的医院吧?”,这让接诊医生感到讶异,究竟是怎样的病情竟让她辗转多家医院而不得治? 详询病史后,床位医生也震惊了!小苏的心脏室间隔上有一个约2厘米多的缺口,肺动脉压力高达95mmHg,这个数值是正常产妇的3倍多!更让医生感到无言以对的是,小苏对自己的病情严重性似乎毫不自知,之前的整个孕期都没有接受正规产检! 据了解,肺动脉高压是一种致死率极高的慢性疾病,很多患者由于长时间缺氧,嘴唇呈现蓝色,因此,“蓝嘴唇”成为这一特殊患者群的代名词。肺动脉高压是指会导致肺血管进行性阻塞,肺动脉压力升高最终导致右心衰竭的疾病,肺动脉高压虽然发病率相对较低,看似“小众”,但杀伤力十分惊人,被称为“心血管领域的癌症”。 妇产科陈友国主任介绍道:妊娠合并肺动脉高压更是被誉为世界上最凶险的妊娠,这与怀孕后的血流动力学的改变有关。对于孕妇而言,怀孕期间的血容量增多,一般在孕20-32周的血容量可以超过非孕期50%以上。因此在正常情况下,如此高的容量负荷其实是对孕妇的心脏而言负担也是很大的。如果此时肺动脉压力还高于正常值,那么心脏就要花更多的力量去把血泵出去,以此来维持人体的正常供氧。 正常的孕妇整个孕期肺动脉压应始终低于30mmHg,但小苏却已达到95mmHg,好在她很年轻,在之前的整个孕期心脏都还处于代偿状态,但随着孕期的不断增加,心脏的负荷也越来越大,此时小苏已经出现了胸闷心慌的症状,呼吸频率是正常人的两倍,医生甚至能隔着宽松的外衣清晰地看到小苏心前区的震颤,而一般情况下,这只能通过指尖触摸、细心感受才能触及。 患者入院后,随着检查的完善,产科黄沁主任团队发现,小苏的病情不止于此,她的心脏上控制瓣膜的腱索已经出现部分断裂,这将导致心脏内血流可能出现反流,严重时甚至可能危及生命! 
陈友国主任组织科内讨论 妇产科陈友国主任、产科黄沁主任及团队在第一时间组织科内讨论及全院大会诊,邀请心血管内科、心脏大血管外科、麻醉手术科、中心ICU等科室医生集体讨论,研究最佳治疗方案。在当前情况下,患者妊娠风险评估V级,也就是最凶险的一级。陈友国主任指出,孕妇的心脏负荷最重的三个阶段分别是:孕周32-34周,分娩期,产后三天,这三个阶段孕妇的回心血量增加,心脏负荷较大,若此时患者肺动脉压力高,等于从心脏外部额外施加的压力,此时右心需要花费更多的力量去泵出供给全身的血液。小苏在无知无觉的状况下度过了第一个阶段,但后面两关更艰难,苏大附一院组织多学科的力量,并联系ICU床位以利于术后加强观察监护、儿童医院新生儿科及院内多个相关科室专家制定了小苏的治疗方案。 一切在很快的时间内准备就绪,小苏被推入手术室行子宫下段剖宫产术,由麻醉手术科副主任成浩“上阵”麻醉,陈洁副主任医师和林丽娴医师上台手术,术中剖出了一重2810g的女婴,通体红润,哭声畅,整个手术过程迅速而又仔细。在整个团队的努力下,患者血压、心率、氧饱和度均正常,生命体征基本平稳,至此这位年轻的孕妇已经闯过了第二个关卡,但谁也不敢有松懈,产后三天的危险期已经在下一秒来临,她的生命仍然充满着威胁! 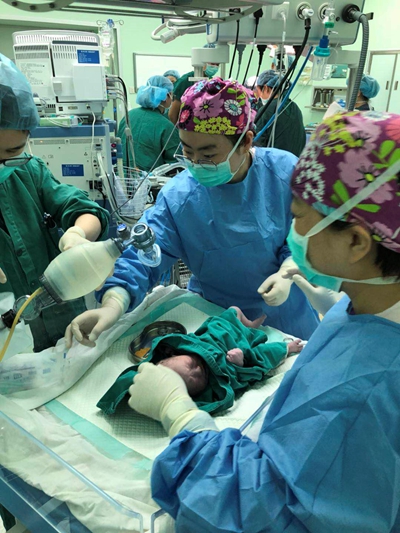
助产士初步检查新生儿状态 
陈洁副主任医师行剖宫产术,娩出胎儿的那一刻 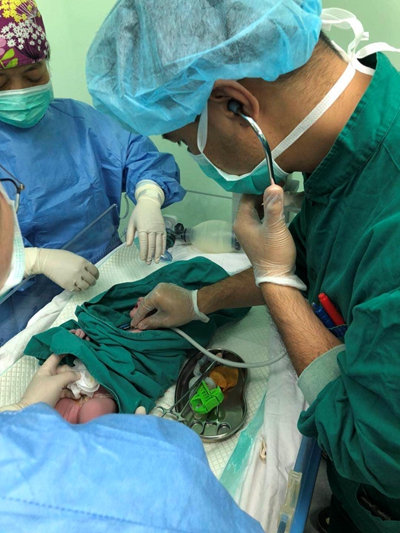
麻醉师听诊新生儿心音,初步排除先天性心脏病 术后,陈洁医生亲自将病人护送至ICU病房,并与ICU医师详细交接了患者的病情,之后,陈友国主任每天询问病人病情,黄沁主任、陈洁副主任医师、林丽娴医师每天轮流去ICU病房观察病人情况。中心ICU对这位患者的术后病情也非常重视,陈军主任表示,患者艰难闯过两关已是不易,第三关我们一定要守好!在他和王扬副主任医师以及医护团队的共同努力下,病人平安顺利地度过了术后的72小时,危险解除后,小苏被转至产科病房。 如今,小苏已经出院,她和家属为团队亲自送上锦旗以表达感谢,但对于产科团队来说,小苏的顺利产女、平安出院有她的幸运,更凝聚了这个团队的努力,在此,医生们坚持提醒所有正在准备怀孕的女性:并不能因为这个病人的成功分娩就认为肺动脉高压患者可以妊娠,妊娠合并肺动脉高压仍然是世界上最凶险的情况,在现代医疗水平下,死亡率高达30-50%!为医者,我们经历了种种妊娠悲剧,这是我们不愿回忆的痛。因此肺动脉高压的患者到医院进行产前咨询时,医生会建议其禁止或终生避孕,也希望患有心脏病的女性朋友,珍惜生命,孕前必须做好心功能评估,孕期一定要定期产检,随时评估心功能的情况。当然,即使没有心脏病史,孕妇也要定期产检,早期发现早期治疗。如果怀孕后才发现有肺动脉高压,要到有肺动脉高压综合诊治能力和危重产科的三甲医院就诊。
|


